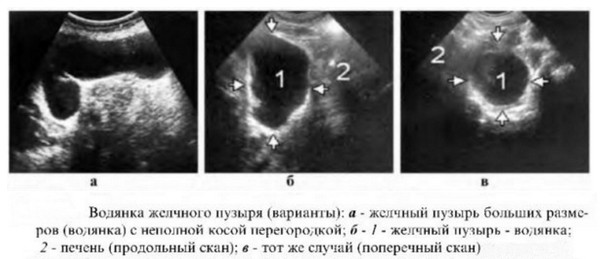
Заболевание без воспаления, которое всегда проходит с обтурацией или обструкцией желчных протоков, называется водянкой желчного пузыря. Для этой патологии отмечают медленное развитие и формирование слизи и экссудата в органе. Болезнь в течение долгого времени протекает без явных симптомов, после чего возникает резкий криз. Если правильно и вовремя диагностировать патологию, то прогноз будет крайне положительным, после операции у пациентов клиническая практика отмечает 100% выздоровление.
Почему развивается водянка?
Патология возникает при нарушении вывода желчи в главный проток. Это происходит при закупоривании просвета конкрементами на фоне желчнокаменного заболевания, а также при аномалиях в строении билиарной системы врожденного типа. Формирование протоков и органов с нарушением правильной структуры сбивается в утробе матери. Также к факторам, провоцирующим развитие водянки, можно отнести воспаление билиарного органа, рубцевание тканей, желчные колики и хронический холецистит.
Из-за превышения допустимого уровня экссудата в желчном пузыре растягиваются стенки и дно. Орган становится по форме похожим на огурец, после чего его дно расширяется и напоминает грушу. Когда приступ повторяется, из-за инфекции в стенках становятся рыхлыми ткани, слизистая оболочка приобретает особую плотность при наличии естественных складок, все слои становятся рыхлыми. Все эти симптомы обуславливают возникновение у пациента болевого синдрома различной интенсивности.
Врачи отмечают, что диагностика водянки желчного пузыря начинается с тщательного сбора анамнеза и клинического осмотра пациента. Специалисты обращают внимание на симптомы, такие как боль в правом подреберье, тошнота и желтуха. Для уточнения диагноза часто назначаются ультразвуковое исследование, которое позволяет визуализировать размеры и состояние желчного пузыря, а также выявить наличие жидкости. В некоторых случаях может потребоваться компьютерная томография или магнитно-резонансная холангиография для более детального изучения. Лабораторные анализы, включая биохимию крови, помогают оценить функцию печени и выявить возможные воспалительные процессы. Врачи подчеркивают важность комплексного подхода к диагностике, чтобы исключить другие заболевания и назначить адекватное лечение.
https://youtube.com/watch?v=9HZsNQ86lrs
Как проявляется водянка?
Водянка желчного пузыря происходит при заражении желчных протоков в хронической стадии. При этом у пациента часто случаются приступы печеночной колики. Водяночный орган долгие годы не проявляет никаких признаков патологии, особенно если его размеры не сильно увеличены и не заметны на УЗИ и других обследованиях.
Характерными симптомами водянки являются:
- рост размеров пузыря провоцирует болезненность в правой половине брюшины под ребрами. В области печени мышцы пресса сильно напряжены;
- боли довольно умеренные, ноющего и тупого типа. Иррадиация направлена в спину, плечо или правую лопатку;
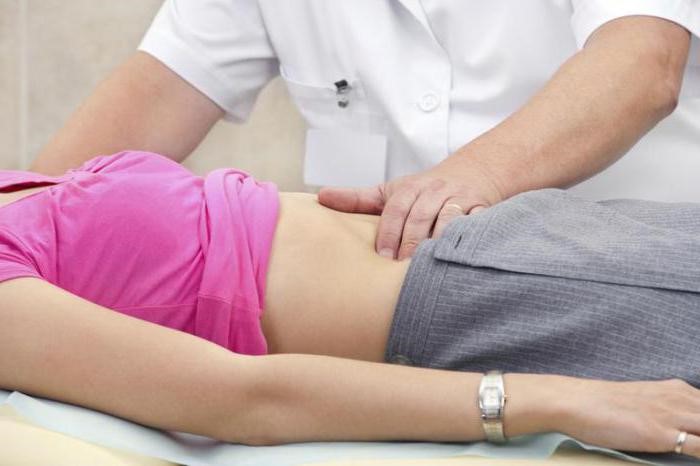
- разросшийся пузырь при водянке обнаруживается при пальпаторном осмотре на приеме у врача. Орган становится круглым, эластичным и плотным.
Если орган размещен вдоль окончания печени, то большие размеры желчного пузыря делают его неподвижным. Если дно опускается вниз, то может быть движение подобно маятнику. Любая подвижность органа требует тщательной диагностики. Болезнь опасна для пациента развитием осложнений. В случае запоздалого выявления растянутость стенок может образовывать разрывы и перфорацию поверхностей. Тогда все, что находится в полости пузыря, будет проникать в брюшину, что приводит к перитониту и другим опасным последствиям. Самым опасным осложнением считается разрыв желчного пузыря с вытеканием содержимого в полость брюшины и рядом расположенные органы. Тогда происходит заражение крови и массивные кровотечения.
Диагностика водянки
Сформулировать название и вид диагноза можно только на основании результатов обследований, после исключения патологий печени и консультации с гастроэнтерологом. Также могут помочь в этом инструментальные методики осмотра пациента. Диагностика на биохимию и общеклинические исследования урины или крови больного не выявят патологию на ранней стадии, если не начались осложнения или криз. Для определения используется диагностика различными современными методиками с использованием оборудования.
В желчные протоки вводится контрастное вещество, которое заполняет и печеночные, и желчные пути. Это холангопакреатография, диагностика ретроградного типа, и холецистография. Может заполняться контрастом сам желчный пузырь, в таком случае при холедохоскопии удается обнаружить конкременты в желчевыводящих протоках и места обтурации или обструкции.
https://youtube.com/watch?v=8K0RmXGUKfw
Мнения людей о диагностике водянки желчного пузыря варьируются. Многие отмечают, что первыми симптомами являются боли в правом подреберье и дискомфорт после еды. Важно, что врачи часто используют ультразвуковое исследование для подтверждения диагноза. Пациенты делятся, что этот метод безболезненный и информативный. Некоторые упоминают, что анализы крови также играют ключевую роль в оценке состояния желчного пузыря. Однако не все знают, что иногда требуется более глубокая диагностика, такая как МРТ или КТ, чтобы исключить другие заболевания. В целом, люди подчеркивают важность своевременного обращения к врачу и регулярных обследований для предотвращения осложнений.
https://youtube.com/watch?v=bddKjOc9wb0
Популярные методы диагностики
- Для определения заболевания-причины в гастроэнтерологии нужно делать УЗИ исследование желчного пузыря и печени, панкреатохолангографию магнитно-резонансного типа, МРТ желчевыводящих путей. Также может понадобиться КТ холедоха и МСКТ брюшной полости;
- наиболее информативным обследованием признана лапароскопия, выполняемая для желчного пузыря. В полость брюшины через надрезы на коже вводят лапароскоп, позволяющий определить билиарный орган. При тонких стенках без воспаления можно увидеть белое содержимое внутри.
Схема лечения
В случаях, когда до определения первичного заболевания у пациента был диагностирован холецистит в хронической стадии, нужно провести повторную диагностику, чтобы дифференцировать симптоматику и составить схему реабилитации. Если водянка желчного пузыря проходит с незначительным увеличением органа в размерах, то можно обойтись консервативным лечением медикаментами. Такая терапия проводится под контролем лечащего врача и с обязательным контролем со сдачей анализов в клинику на состояние желчных путей.
Пациент должен строго следовать рекомендованной диете, снизить физическую нагрузку до умеренного уровня. Если водянка желчного пузыря вызвала существенное увеличение желчного пузыря и медикаментозное лечение неэффективно, необходимо провести операцию. После обращения к лечащему доктору важно получить консультацию хирурга и эндоскописта, чтобы определить щадящую методику выполнения вмешательства. Лечение водянки желчного пузыря довольно редко требует оперирования хирургами. В некоторых случаях прибегают к удалению желчного пузыря путем открытой операции, что бывает довольно редко.
Лапароскопическое удаление желчного пузыря
Лапароскопия при удалении желчного пузыря применяется в большинстве случаев, при этом малая инвазивность вмешательства позволяет сократить срок реабилитации пациента и снизить вероятность развития осложнений. Проводится операция в клиниках с соответствующим разрешением и сертификатами.
После удаления желчного пузыря он исследуется по гистологии. Как правило, бакпосев не дает достаточной информации из-за стерильности содержимого водяночного мешка. Исследование стенок по морфологическим показателям не дает информации о развитии воспаления. По окончанию лечения и восстановительного периода хорошее состояние организма можно сохранить только при условии соблюдения рекомендаций врача по диете, медикаментам и изменению образа жизни.
Как предотвратить появление водянки?
Восстановительный период после операции нуждается в постельном режиме, правильном питании без острых и жирных блюд. Также необходимо парентеральная терапия и курс антибиотиков, комплексы лечебных упражнений и применение обезболивающих лекарств при необходимости.
Если лечение водянки желчного пузыря проводилась корректно, то прогноз крайне положительный. Профилактика водянки заключается в уходе за желчевыводящими путями и все билиарной системой. Патологии в организме возникают при проблемах с оттоком по ним желчи. Специалисты рекомендуют соблюдать правила здоровой и активной жизни, регулярно проводить осмотры у врача, исключить вредные привычки. В таком случае даже при развитии заболевания лечение будет коротким и эффективным.
Вопрос-ответ
Как понять, что водянка желчного пузыря?
Водянка желчного пузыря, или гидропс, может проявляться симптомами, такими как боль в правом верхнем квадранте живота, тошнота, рвота, а также увеличение желчного пузыря, которое можно обнаружить при ультразвуковом исследовании. Для точной диагностики важно обратиться к врачу, который проведет необходимые обследования и анализы.
Как диагностируется водянка желчного пузыря?
Для диагностики этого состояния используются анализы крови, УЗИ (брюшной полости или эндоскопическое), КТ или сцинтиграфия желчного пузыря с иминодиацетовой кислотой (HIDA-сканирование). При гидропии желчного пузыря часто требуется стационарное лечение для контроля воспаления в желчном пузыре.
Что такое водянка желчного пузыря?
Водянка желчного пузыря – это невоспалительное заболевание, вызванное частичной или полной непроходимостью пузырного протока, вследствие чего в желчном пузыре накапливается слизь и экссудат. Патология формируется длительно, симптомы долгое время могут отсутствовать.
Какой анализ сдать, чтобы проверить желчный пузырь?
Биохимический анализ наиболее информативен при воспалении желчного пузыря. На болезнь укажет уровень печеночных ферментов АЛТ и АСТ более 50 единиц, С-реактивный протеин выше 5 мг/литр, уровень билирубина выше 20 мкмоль/литр, ГГТП выше 50 ед/литр, щелочная фосфатаза выше 120 ед/литр.
Советы
СОВЕТ №1
Перед посещением врача подготовьте список симптомов, которые вас беспокоят. Это поможет врачу быстрее и точнее поставить диагноз и определить необходимость дополнительных исследований.
СОВЕТ №2
Не забывайте сообщить врачу о всех принимаемых вами лекарствах и наличии хронических заболеваний. Это может повлиять на выбор методов диагностики и лечения.
СОВЕТ №3
Запланируйте ультразвуковое исследование (УЗИ) желчного пузыря, так как это один из самых информативных и безопасных методов диагностики водянки. УЗИ поможет выявить наличие жидкости и оценить состояние органа.
СОВЕТ №4
Обсудите с врачом возможные причины водянки желчного пузыря, такие как камни или воспаление. Понимание этих факторов поможет вам лучше подготовиться к лечению и изменению образа жизни.